In de implantologie zijn er enerzijds veel protocollen waar het om de chirurgie gaat, maar aan anderzijds bestaan er weinig richtlijnen hoe er inhoudelijk gewerkt kan of zou moeten worden in specifieke gevallen. Redenen daarvoor zijn mogelijk de brede variatie in weefselkwaliteit, de ruime selectie aan typen implantaten, verschillende botvervangende materialen, talloze soorten membranen en het al dan niet gebruikmaken van een op CBCT gebaseerde planning. Vooral een richtlijn voor het werken in de esthetische zone zou welkom zijn. Middels een serie wil ik veel voorkomende gevallen van implantologie in deze zone op een rij zetten. In deze eerste van de serie een casus waarbij één centrale incisief jaren eerder verloren is gegaan, de zogenaamde geheelde kaak, waarbij niet meer voldoende bot is voor een implantaat.
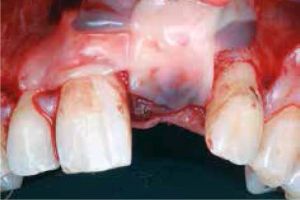
Een 41-jarige gezonde man, ASA-score 1, wordt naar mij verwezen voor een implantaat ter vervanging van de radix van de 21 (afbeelding 1–3). Het element werd in het verleden endodontisch behandeld en nadat er twee jaar geleden een pijnlijke parodontitis apicalis was ontstaan, werd in samenspraak met de verwijzende tandarts besloten om het element te verwijderen. Na extractie werd een immediaat partiële plaatprothese (pp) geplaatst als vervangende oplossing. De patiënt vond de nadelen van de pp toch te heftig. Met name een verminderde smaakbeleving en een gevoel van een volle mond dreven hem ertoe om de mogelijkheden van een vervangende vaste oplossing te zoeken. De 11 en 22 waren gave elementen, waardoor de verwijzende tandarts vond dat een implantaat de betere optie was. Tijdens de intake beoordeel ik de klinische situatie, de mondsituatie, de parodontale toestand van de buurelementen en maak ik in álle gevallen een cone beam computed tomography-scan (CBCT) om zowel een goed driedimensionaal beeld te krijgen van de hoeveelheid bot dat voorhanden is, als om een digitale planning uit te kunnen voeren naar wat de ideale driedimensionale positie is voor een implantaat. De uiteindelijke esthetische uitkomst wordt deels hierdoor bepaald.
Om een goed beeld van de beginsituatie te krijgen en om mijn incisie-ontwerp (hiermee bedoel ik waar ik precies zal gaan snijden) te bepalen, maak ik ook klinische foto’s bij de intake. Op basis van de röntgen-, CBCT- en lichtbeelden stel ik vast dat er buccaal 3-4 mm en verticaal 2 mm bot en zacht weefsel verloren is gegaan. In een softwareprogramma plan ik eerst het te vervangen element in de ideale positie. Aan de hand daarvan plan ik het implantaat 3 mm meer naar apicaal, voor de biologische breedte. Door deze planning zie ik dat er voldoende bot is voor het implantaat met name aan palatale zijde. Maar als ik het implantaat mid-palataal van de toekomstige kroon wil krijgen en daarmee ook het schroefgat van de toekomstige kroon in het cingulum wil hebben, zal ik het implantaat meer naar buccaal moeten plaatsen. Als een gevolg hiervan zal het implantaat met de eerste bovenste windingen blootliggen en ik zal de kaak aldaar derhalve 3-4 mm moeten verbreden (afbeelding 4). Prothetisch implanteren heeft voor mij een hogere prioriteit dan het implantaat vol in bot te plaatsen, omdat de kroon bovengeschikt is aan het implantaat, en zolang ik niet buiten de bot-envelop wil augmenteren is dit in mijn handen een voorspelbare behandeling. Omdat het een uitgebreide augmentatie zal worden, besluit ik deze planning om te zetten in een chirurgische precisiemal (in het Engels ‘guided surgery’), wat inhoudt dat ik elke osteotomie boor door een mal zal voeren, alsmede het implantaat door de mal zal plaatsen.




Ter informatie: voor guided surgery wordt een speciale chirurgische borenkit gebruikt waarvan alle onderdelen precies in de mal passen (R2Gate Guided Surgery Kit AnyRidge, MegaGen).
Voor de botaugmentatie zijn twee zaken belangrijk: het type botpartikels en het membraan. De gouden standaard voor botpartikels is niet meer ‘alleen’ autoloog bot, maar een combinatie van autoloog bot met langzaam resorberende botpartikels, bijvoorbeeld van xenogene (dierlijke) oorsprong.
Om het geheel nog compacter te krijgen meng ik de korrels met injectable plateled rich fibrine (PRF, zie kader). De aan- gebrachte botkorrels moeten altijd ‘beschermd’ worden door een membraan dat een barrière- en een stabiliteitsfunctie heeft. Epitheelcellen vanuit de zachte weefsels hebben een snellere groei dan de osteoblasten; het membraan zorgt ervoor dat de zachte weefsels niet de botaugmentatie kunnen binnendringen. Voor een membraan kan zowel voor resorberende xenogene membranen van collageen gekozen worden of voor niet-resorbeerbare membranen van PTFE (polytetrafluoretheen) of titanium. Voor de uitgebreide augmentaties voor horizontaal én verticaal heeft een niet-resorbeerbaar membraan de voorkeur. In specifieke gevallen kan ik kiezen voor een voorgevormde titaniummembraan (i-Gen membrane, MegaGen) die ik kan vastschroeven op het geplaatste implantaat. Door het ontwerp van dit titaniummembraan draag dit bij aan de vorming van 3-4 mm bot aan vestibulaire zijde van het implantaat (afbeelding 5a–b).


Chirurgie
De patiënt krijgt als medicatie voorgeschreven pre-operatief Amoxicilline 3 gram en postoperatief Amoxicilline 500 mg 3-maal daags 1 gedurende 6 dagen, ibuprofen 600 mg 3-maal daags gedurende 1 week en tot de hechtingen worden verwijderd een zuurstofhoudende spoelmiddel (Blue M Mouthwash) tweemaal daags.
Voor de start van de chirurgie neem ik eerst 6 buisjes (10 ml per buisje) bloed af middels een venapunctie en plaats ik deze in de PRF-centrifuge voor i-PRF en A-PRF (afbeelding 6–7). Ik verdoof het operatiegebied 13-23 met 6 carpules 1,7 ml Articaïne (Septodont) in de omslagplooi en palataal. Ik maak een verticale incisie distaal van de 12, intrasulculair 12, papilsparende incisie 12-11, midcrestale incisie om na intrasulculair 22 te eindigen met een ontspannings distaal ervan (afbeelding 8–9). Na afschuiven van de flap mobiliseer ik direct de buccale lap door een smalle incisie in het periost te maken waarna ik de lap kan oprekken tot aan de incisale randen van de 11 en 22 (afbeelding 10–12). De uitkomst van een botaugmentatie staat of valt immers met voldoende mobilisatie van de flap. Vestibulair van de kaak schraap ik bot weg, om deze te mengen de xenogene botpartikels (Gen-Os 1.0 gram OsteoBiol, Tecnoss) en i-PRF. Ik plaats daarna de precisiemal over de elementen waar deze op afsteunt en maak een osteotomie tot 3,8 mm om daarna via de mal een 4.0×13 mm implantaat te plaatsen (AnyRidge, MegaGen) (afbeelding 13–17). Ik verwijder de mal en schroef in het implantaat de i-Gen abutment (afbeelding 18) dat houvast moet bieden voor het voorgevormde titaniummembraan (i-Gen, MegaGen). Ik breng vestibulair van het implantaat de botpartikels aan, plaats het titaniummembraan op het abutment en schroef deze vast met een coverscrew (afbeelding 19–21). Hiermee zit het titanium-membraan op de juiste positie en heeft geen beweeglijkheid, wat de botopbouw ten goede komt. Omdat het titaniummembraan niet al het opbouwmateriaal bedekt, plaats ik daaroverheen een resorbeerbaar collageen membraan van xenogene oorsprong (Evolution, OsteoBiol Tecnoss) (afbeelding 22). Omdat dit membraan niet vastzit, stabiliseer ik het met een periostale hechting die intern in de flap valt (afbeelding 23). Daaroverheen breng ik vier A-PRF-membranen aan, die met hun fibrine een weefselstimulerend effect hebben (afbeelding 24). Het is dan zaak om de flap netjes te hechten. Ik start met een verticale matras vestibulair, waarmee de flap zo goed als geheel teruggeplaatst wordt (afbeelding 25). Daarna is het een kwestie van solitaire hechtingen om alle snijranden bij elkaar te halen (5-0 Glycolon, Resorba) (afbeelding 26). Gezien de mogelijke ongewenste belasting van het opbouwmateriaal vraag ik de patiënt wel om de partiële plaatprothese gedurende de eerste twee weken niet te dragen.





















Na vier weken zie ik de patiënt terug voor het verwijderen van de hechtingen: de wond ziet er goed gesloten uit (afbeelding 27–28). Bij een vroege wonddehiscentie verliezen we (een deel van de) botpartikels. Daarom laat ik het geheel nog vier maanden genezen om pas dan de tweede-fasechirurgie uit te voeren (afbeelding 29–30).




Tweede-fasechirurgie
Voor de esthetiek is het cervicale en emergence profile (hoe het profiel van de zachte weefsels is en hoe de tand vanuit het tandvlees komt) van zeer groot belang. Om hiermee goed uit te komen plaats ik bij de tweede-fasechirurgie geen healing abutment maar een tijdelijke kroon. Voor ik start met de chirurgie, maak ik een periapicale opname om te beoordelen of er enig botverlies is van het implantaat in mesiodistale richting. Dit is niet het geval, er is zelfs bot coronaal van de nek van het implantaat (afbeelding 31). Als eerste maak ik een kleine envelop-incisie naar palataal, waardoor ik een kleine opening heb naar het implantaat (afbeelding 32). Omdat het titaniummembraan op het implantaat is vastgeschroefd, hoef ik geen grote opening te maken om het membraan te verwijderen. Door zachtjes aan het coronale deel van het membraan te trekken, komt deze zonder schadevorming omhoog. Na verwijdering is er duidelijk bindweefsel met daaronder het nieuwe gevormde bot dat na augmentatie is ontstaan (afbeelding 33–36). Door de eerdere planning staat het implantaat precies op de juiste prothetische positie. Ik gebruik een tijdelijk abutment als interface en daarop verlijm ik een polycarbonaat kroontje met composiet, waarbij er een opening is in het cingulum voor het schroefgat. Deze tijdelijke kroon verschroef ik dan op het implantaat. Het opklapje verkregen met een envelop-incisie vouw ik daarna naar labiaal toe zodat de hoeveelheid weefsel hier dikker wordt, en zet dit vast met twee hechtingen (afbeelding 37–38). Deze tijdelijke kroon laat ik 3 maanden in situ. Dan is te zien dat het weefsel mooi geadapteerd is rondom de tijdelijke kroon. Ondanks dat de gingivalijn van het implantaat meer naar incisaal ligt dan de 11, zijn de papillen nog afwezig (afbeelding 39). Deze waren al langere tijd geleden verloren gegaan en het zal nog even duren voor ze (gedeeltelijk) weer teruggroeien. Als ik de kroon losschroef, blijkt het cervicale en emergence profile goed gevormd (afbeelding 40–41). Om dit profile ook over te kunnen brengen aan mijn technicus, breng ik composiet aan op de afdrukststift. Hiermee is de vormgeving voor de kroon al vastgelegd. Ik doe zelf de kleurbepaling (afbeelding 42–45).















Individualiseren van de afdrukstift doe ik als volgt: de tijdelijke kroon schroef ik vast op een lab-analoog en vervolgens breng ik putty om het lab-analoog en de tijdelijke kroon aan. Zodra de putty is uitgehard schroef ik de tijdelijke kroon los, waarna een negatief van de tijdelijke kroon in putty is gecreëerd. Ik schroef de afdrukstift vast in het lab-analoog en breng flowable composiet aan in het negatief, dat ik polymeriseer. Voordat de afdruk wordt genomen, dient de tandarts altijd een periapicale opname te maken om te controleren of de afdrukstift goed in het implantaat staat. Op de röntgenfoto is ook de composiet zichtbaar waarmee de afdrukstift geïndividualiseerd is en dus ook waar de zachte weefsels zijn ten opzichte van het bot (afbeelding 46).

Kroon
Uit de literatuur blijkt dat we voor een kroon op een implantaat waar mogelijk moeten kiezen voor een verschroefde kroon om de kans op achtergelaten cementresten te voorkomen. De kroon bestaat uit meerdere onderdelen: het apicale deel van de kroon bestaat uit het schroefje, een individueel titanium abutment met een hexagon (zeskant) en het interne connectiedeel. Dit deel zal volledig wegvallen in het implantaat. Het deel dat tegen de interne zachte weefsels aanligt, bestaat uit gepolijst zirkoonoxide. De technicus mag hier geen stain, glazuur of porselein tegen plaatsen, omdat dat ten koste gaat van de biocompatibiliteit. Het kroondeel dat in de mond zichtbaar zal zijn bestaat ook volledig uit zirkoonoxide, behalve het labiale deel, daar is 1,5 mm ruimte gemaakt voor opgebakken porselein. Technisch kunnen we dus spreken van een zirkoonoxide kroon met een labiaal porseleinvenster, waarvan het geheel verlijmd is op een titanium abutment (afbeelding 47).

Afb. 47
Kroon van zirkoonoxide met buccaal porseleinvenster
Bij het plaatsen van de kroon ga ik ervan uit dat deze goed klopt, dus ik behandel ‘m direct als een te plaatsen kroon. Ik schroef de tijdelijke kroon los en spoel de interne zijde van het implantaat uit met een zuurstofhoudende spoelmiddel (Blue M Mouthwash) en breng een zuurstofhoudende gel aan in het implantaat (Blue M Oral Gel) en plaats de verschroefde zirkoonoxide kroon. Ik maak eerst een periapicale opname om te controleren of de kroon goed in het implantaat staat, alvorens de kroon met torque (35 Newton/cm2) vast te zetten (afbeelding 48). Het schroefgat sluit ik vervolgens af met teflontape geïmpregneerd met de zuurstofhoudende gel en ik sluit de bovenste opening af met composiet (afbeelding 49–50).



| Plateled rich fibrine (PRF) is een techniek uitgevonden door de Franse arts Joseph Choukroun om er met name wonden mee te behandelen. Door via een venapunctie bloed af te nemen en deze in een PRF-centrifuge te plaatsen, worden de rode bloedcellen gescheiden van de bloedplaatjes, fibrine en groeifactoren. Door te spelen met de versnelling en tijd is het mogelijk om zowel de PRF in vloeibare vorm, genaamd injectablePRF (I-PRF), of in ‘gestolde’ vorm te krijgen, genaamd Advanced-PRF (A-PRF). De injectable PRF kan gebruikt worden om te mengen met de botpartikels zodat daarin fibrine, bloedplaatjes en groeifactoren mee kunnen. De A-PRF-membranen worden gebruikt om de wondgenezing beter te laten verlopen en worden onder de flap geplaatst. |
Nazorg
De patiënt komt na 3 maanden retour voor een eerste controle, waarbij ik ook een peri-apicale opname maak voor het botniveau van het implantaat, de zogenaamde nulmeting. Het botniveau van het implantaat loopt tot de nek van het implantaat (afbeelding 51). Een pocketmeting geeft 1-2 mm aan, zonder bloeding. Het valt tevens op dat de distale papil inmiddels volledig is teruggegroeid en de centrale papil tot de helft. Ik denk dat dit komt door de biocompatibiliteit van het gepolijste zirkoonoxide. De gingivalijn is hetzelfde als bij de buurelementen (afbeelding 52).


Beschouwing
In deze casus laat ik zien dat ondanks horizontaal en verticaal verlies van harde en zachte weefsels, middels een correcte planning en door het implantaat op de prothetisch juiste positie te plaatsen, een verloren gegaan element esthetisch optimaal vervangen kan worden door ook de harde en zachte weefsels terug te brengen naar de initiële situatie. Het fraaie behandelingsresultaat zit ‘m in de kleine details. Door aan elk detail aandacht te besteden, zijn we in deze behandeling goed geslaagd.
Met dank aan Jeremy Arlar van Tajeddin Tandtechniek voor het vervaardigen van de kroon.
Gerelateerd
Immediate delayed implanteren – Protocollair werken geeft resultaat! | Deel 3